急性胰腺炎的护理查房ppt课件



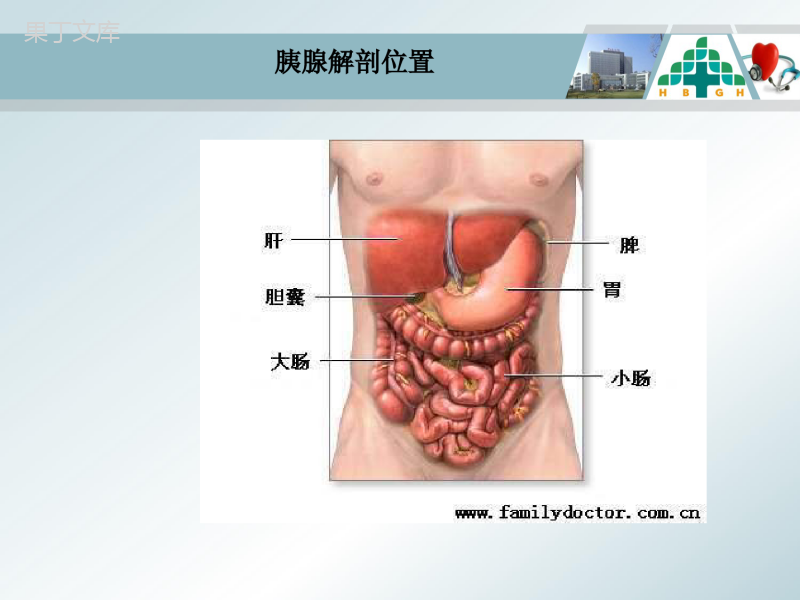
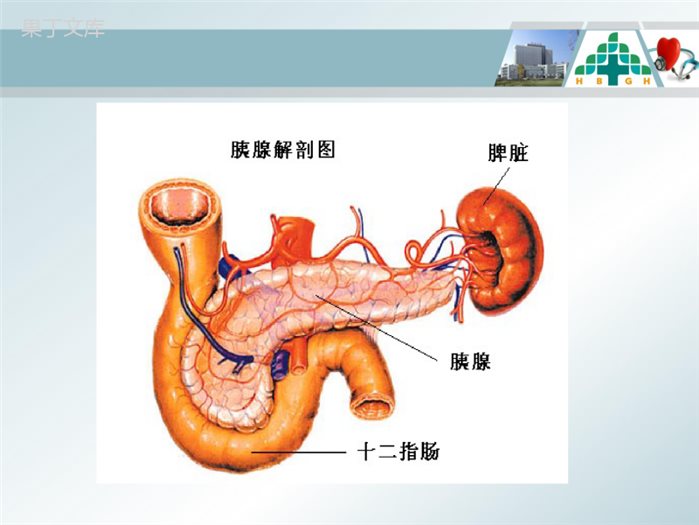
急性胰腺炎的护理消化科蔡聪会2015-3-241.急性胰腺炎相关知识介绍2.病历汇报3.护理问题及措施4.问题讨论主要内容解剖概念诊断病因与发病机制基本内容临床表现病理分型急性胰腺炎治疗胰腺解剖位置急性胰腺炎的概念•急性胰腺炎:是多种病因导致胰腺组织自身消化所致的胰腺水肿、出血及坏死等炎性损伤。急性、持续中上腹痛血淀粉酶或脂肪酶〉正常值三倍急性胰腺炎典型影像学改变符合任意两项即可诊断急性胰腺炎如何诊断相关辅助检查•血清淀粉酶测定(0-200u/L)•尿淀粉酶测定(0-500u/L)•血清脂肪酶测定•影像学检查B超与CT扫描急性胰腺炎病理分型•急性水肿型较多见,胰腺组织肿大、充血、水肿和炎性细胞浸润,可有轻微的局部坏死,以尾部多见。•急性出血坏死型相对较少,在水肿型的基础上发生胰腺组织坏死、血管破裂出血,病情迅速加重。死亡率15%。胆石症与胆道感染50%酗酒、暴饮暴食障碍代谢急性胰腺炎的病因急性胰腺炎手术与创伤胰管阻塞感染和药物急性胰腺炎的发病机制•各种病因导致胰管内压力增高,酶原被激活,活化的胰酶对胰腺自身进行消化,严重者胰腺微循环障碍。1.Oddi括约肌2.胆管胰管共同通路3.胆管下端结石嵌顿12344.胆囊结石急性胰腺炎的发病机理急性胰腺炎的临床表现症状恶心呕吐、腹胀低血压或休克腹痛发热水电解质紊乱酸碱平衡紊乱急性胰腺炎的临床表现体征肠鸣音减弱腹胀压痛、反跳痛、肌紧张低钙手足抽搐腹水移动性浊音Grey-Turner征、Cullen征急性胰腺炎的治疗原则去除病因,控制炎症1.监护2.器官支持:液体复苏、呼吸功能支持、肠功能的维护、连续性血液净化3.减少胰腺分泌:禁食水、胃肠减压、生长抑素药物等4.镇痛急性胰腺炎的治疗原则5.预防和抗感染:肠源性感染6.营养支持7.急诊内镜或手术去除病因8.并发症的预防:继发感染,胰腺脓肿、胰腺假性囊肿,ARDS、急性肾衰、休克、感染等1.急性胰腺炎相关知识介绍2.病历汇报3.护理问题及措施4.问题讨论主要内容病历汇报患者,男,28岁,缘于14小时前喝酒及食肉后出现上腹痛,呈持续性钝痛,伴恶心、呕吐2次,呕吐物为胃内容物,有排气、排便,无反酸、烧心,无发热、寒战,无皮肤及巩膜黄染,无头晕、心悸,无胸闷、气短。门诊查血淀粉酶正常,尿淀粉酶1198u/L,上腹部CT临时报告示胰腺炎,脂肪肝。门诊以“急性胰腺炎”于2015-2-2311:20收入院。病历汇报入院查体T:37.4℃P92次/分R18次/分BP140/85㎜Hg,神志清楚,能正确回答问题,皮肤黏膜完整,皮肤及巩膜无黄染,双下肢无水肿,肌力正常。患者上腹部疼痛,伴恶心,无呕吐,无反酸、烧心,肠鸣音弱,有排气、排便,小便正常。疼痛评分为8分。病历汇报•主要辅助检查•血液分析白细胞升高19.76109/L•血淀粉酶90u/L,尿淀粉酶升高1198u/L•血沉增快49.0mm/h•C反应蛋白升高128mg/L•甘油三酯14.38mmol/L•血气分析PH7.46,氧分压61mmhg,二氧化碳分压38mmhg•腹部强化CT示:胰腺炎,肝密度减低病历汇报•治疗措施1.禁食水,胃肠减压,吸氧2.药物治疗:补液泮托拉唑抑酸生长抑素微量泵泵入抑制胰腺分泌头孢孟多酯抗炎TPN营养补液柴芍承气汤胃管内注入,保护肠道内环境盐酸曲马多止痛对症等治疗。病历汇报•入院第1天:内科一级护理,禁食水,抑酸,抑制胰腺分泌,抗炎、改善微循环,TPN肠外营养,补液等治疗。下胃管,胃肠减压,胃管引流出黄绿色液体500毫升。患者疼痛评分8分,盐酸曲马多肌注后,疼痛评分4分。诊疗经过病历汇报•入院第2天:患者疼痛评分4分,腹胀伴恶心。体温升高达38.8℃,赖氨匹林肌肉注射后体温降至37.8℃,患者无排气、排便。胃管引流出黄绿色液体约280毫升。•入院第4天:患者疼痛评分1分,仍腹胀,体温降至37℃。上腹强化CT示中重度胰腺炎(酒精性及高脂血症性),抗生素改为美罗培南。加用非诺贝特降脂,皮下注射低分子肝素钙防止血栓。胃管引流出黄绿色液体约400毫升。诊疗经过2015-2-26腹部强化CT病历汇报•入院第6天:患者有排气、排便,腹痛及腹胀明显好转,肠鸣音仍较弱,胃管引流出黄绿色液体约230毫升。•入院第8天:患者病情好转,无腹痛及腹胀,疼痛评分0分,肠鸣音较前增强。予以拔胃管,停胃肠减压,指导患者进食少量米汤,无不适诊疗经过THANKYOUSUCCESS23/11/24可编辑病历汇报•入院第9天:患者无腹痛及发热,进少量流食后无不适。停用美罗培南,改为头孢曲松钠他唑巴坦钠。复查血液分析白细胞计数8.24109/L,血淀粉酶157u/L,尿淀粉酶60u/L,血沉12.0mm/h,C反应蛋白15.9mg/L,血钾4.4mmol/L,血钠133mmol/L,血钙2.20mmol/L诊疗经过病历汇报•入院第16天:患者复查CT,对比原片胰周渗出明显吸收,病情较前明显好转•入院第17天:患者病情好转出院。诊疗经过1.急性胰腺炎相关知识介绍2.病历汇报3.护理问题及措施4.问题讨论主要内容护理问题及护理措施1.疼痛2.体温过高3.有体液不足的危险4.营养失调低于机体需要量5.有皮肤完整性受损的危险7.潜在并发症:ARDS、休克、感染、出血6.焦虑一.疼痛—护理措施与腹胀、胰腺周围组织炎症有关1.嘱患者绝对卧床,降低机体代谢率,增加脏器血流量促进组织修复和体力恢复。协助病人取弯腰屈膝卧位以减轻疼痛,必要时加床档防止坠床。2.严格禁食水,以减少食物刺激胰液分泌,并向患者讲解禁食的重要性。3.密切观察腹痛的性质、部位、持续时间,如出现压痛、反跳痛、肌紧张等,及时报告医生。一.疼痛—护理措施4.持续胃肠减压,并保持引流通畅,减轻腹痛、腹胀。(1)观察引流液的颜色、性质和量。告知患者防脱管的注意事项。(2)禁食减压期间做口腔护理,日二次。(3)因减压时间较长,涉及班次较多,每个当班护士要有高度责任心,及时解除故障,保证引流通畅。5.镇痛治疗,必要时肌注止痛药物,腹痛剧烈者可用盐酸哌替啶,并观察用药后的反应。6.中药治疗,胃管内注入柴芍承气汤作用:清热解毒、增加肠动力、减轻炎症反应。注意:注入药物后需暂停胃肠减压,以防止药液引出,2小时后再接负压引流器一.疼痛—护理措施二.体温过高—护理措施与感染及坏死组织吸收有关1.物理降温,温水酒精擦浴。2.体温超过38.5摄氏度时,遵医嘱给予退热药物治疗。3.合理选用抗生素抗感染。4.做好基础护理,出汗较多时,及时擦干汗液,及时更换衣服及床单,保持口腔、皮肤和会阴部的清洁。三.体液不足—护理措施1.维持有效血容量建立有效静脉通路,每天液体入量在3000毫升以上。2.防止低血容量休克—病情观察:(1)严密监测生命体征,观察患者神志、尿量、皮肤黏膜的色泽、弹性有无变化,以判断失水程度。(2)准确记录24小时出入量作为补液的依据。(3)监测血、尿淀粉酶、血糖、电解质及血气分析测定与炎性渗出、出血、呕吐、禁食有关四.营养失调——护理措施与禁食、炎症渗出、机体消耗大有关1.绝对卧床休息,减少活动,减少体能消耗。2.发热、呕吐时及时处理,减少能量消耗。3.加强营养支持,保证TPN等营养液输入。4.饮食护理患者如无腹疼及发热,白细胞计数和血、尿淀粉酶正常,肠蠕动恢复,有排气、排便,则可进少量米汤、面片汤等无脂流食,以后逐步过渡到低脂饮食。四.营养失调——护理措施•什么时候进食,目前尚无明确标准。一般认为肠蠕动、胃肠功能恢复后,有排气、排便,血象及体温正常,自觉腹部疼痛及压痛消失后可以考虑进食。四.营养失调——护理措施无脂流食低脂饮食普通饮食进食原则五.皮肤完整性受损的危险——护理措施与长期卧床有关1.协助患者定时翻身,避免局部组织长期受压,定时观察受压部位皮肤情况。2.如患者出汗较多时及时擦干,温水擦浴,保持皮肤及会阴部的清洁,促进血液循环。3.保持被、服清洁干燥,如有潮湿及时更换,保持床单位平整,无碎屑。六.焦虑—护理措施•与缺乏相关疾病的预防康复知识有关1.健康教育:向患者讲解疾病相关知识,疾病的诱因、疾病预防及预后、临床症状、治疗及护理措施等。2.心理护理:主动与患者多沟通,向患者讲解此病可治愈,鼓励其树立战胜疾病的信心。七.潜在并发症局部并发症:周围感染,腹腔间隔室综合征,胰腺假性囊肿。全身并发症:ARDS、急性肾衰、休克、感染等。七.潜在并发症——护理措施局部并发症胰腺脓肿:充分抗生素治疗腹腔引流或灌洗胰腺假性囊肿:小于4cm,可自行吸收大于6cm,观察6~8周,若无缩小,需外科引流七.潜在并发症——护理措施1.早期采用鼻导管或面罩给氧,流量控制在4~6L/min。2.经常协助患者翻身、鼓励患者有效深呼吸和适当的咳嗽主动排痰。及时清理气道内的分泌物,始终维持呼吸道通畅。3.随时注意观察心率、血氧饱和度变化情况,必要时给予正压机械通气。ARDS的护理七.潜在并发症——护理措施急性肾衰的护理1.连续性血液净化,清除体内有害物质或外源性毒物,有利于患者肺、肾、脑等重要器官功能改善和恢复,避免疾病恶化。2.维持水、电解质、酸碱平衡。坚持“量出为入”的原则。3.严格记录24小时出入量、七.潜在并发症——护理措施1.立即建立1~2条静脉通路,补充血容量,恢复有效循环血量。2.改善组织灌注,取休克体位,应用血管活性药物。3.氧气吸入,保持呼吸道通畅。4.心电监测,准确记录24小时出入量。5.保暖,加床档。。休克的护理七.潜在并发症——护理措施1.根据医嘱应用抗菌素,控制感染。2.导泻清洁肠道,减少肠腔内细菌生长,促进肠蠕动,有助于维护肠粘膜屏障。3.尽快恢复肠内营养,有助于肠粘膜修复,减少细菌移位。4.每日更换负压引流器并及时清理引流液,防止逆行感染。5.监测体温变化,若体温持续发热1周以上并伴有白细胞升高,应考虑胰腺脓肿或胆道炎症等继发感染。感染的护理出院指导1.疾病知识指导介绍本病的主要诱发因素、预后。教育病人积极治疗胆道疾病,避免此病复发。2.饮食指导强调饮食的重要性,养成规律进食习惯,避免暴饮暴食。从低脂、低糖饮食逐步恢复正常饮食。避免刺激性强、产气多、高脂和高蛋白食物,戒酒,防止复发。出院指导3.药物指导遵医嘱按时正确服药,注意监控血脂。4.活动与休息可适当活动,避免劳累,增强抵抗力,以后逐步过渡到正常活动。5.定期复查1个月后复查CT,如出现腹痛、腹胀、恶心等表现时,及时就诊。总结•目前急性胰腺炎的发生在急腹症中所占比例越来越高,往往引起多脏器受累,且发病急、进展快、后果常较严重。医生的及时正确诊断与护士的细心观察护理对于提高患者治愈率、缩短治疗周期和降低并发症的发生有密切的关系。护理人员不仅要有过硬的技术与理论知识、敏锐的观察判断能力,还要耐心地帮助患者解除心理压力,促进患者早日康复。做好出院指导,预防疾病复发。问题讨论1.AP患者肠内营养的时机对患者疾病恢复的影响?2.临床工作中胃肠减压引流不畅的原因有哪些?怎样处理?THANKYOUSUCCESS23/11/24可编辑
提供急性胰腺炎的护理查房ppt课件会员下载,编号:1701030195,格式为 xlsx,文件大小为53页,请使用软件:wps,office Excel 进行编辑,PPT模板中文字,图片,动画效果均可修改,PPT模板下载后图片无水印,更多精品PPT素材下载尽在某某PPT网。所有作品均是用户自行上传分享并拥有版权或使用权,仅供网友学习交流,未经上传用户书面授权,请勿作他用。若您的权利被侵害,请联系963098962@qq.com进行删除处理。

 下载
下载 下载
下载 下载
下载 下载
下载 下载
下载 下载
下载 下载
下载 下载
下载 下载
下载 下载
下载 下载
下载 下载
下载